CBD et Migraine en 2026 : Guide Scientifique Complet + Dosages Efficaces
Vous prenez des triptans depuis des années, votre boîte à pharmacie déborde d’antimigraineux, et pourtant les crises reviennent. Le CBD représente une alternative qui agit différemment : pas de vasoconstriction brutale, pas d’effet rebond systématique, mais une modulation du système nerveux qui peut réduire la fréquence et l’intensité des migraines. Mais attention : ce n’est pas un remède miracle, et les dosages approximatifs expliquent la plupart des échecs.
Cet article décrypte les mécanismes biologiques réels du cannabidiol sur les céphalées, les protocoles d’utilisation validés par la recherche récente, et les erreurs critiques qui transforment une molécule prometteuse en simple placebo coûteux.
En Bref
- Le CBD agit sur le système endocannabinoïde, modulant l’inflammation et la sensibilisation neuronale
- Les études récentes montrent un potentiel pour réduire la fréquence des crises, mais les preuves restent préliminaires
- Le dosage initial recommandé varie selon le poids corporel et la sévérité des symptômes
- Les interactions avec les triptans et certains antimigraineux nécessitent une vigilance médicale
- L’huile sublinguale offre la biodisponibilité la plus stable pour un usage préventif

Qu’est-ce que le CBD et Comment Fonctionne-t-il sur les Migraines ?
Le CBD : définition et distinction avec le THC
Le cannabidiol (CBD) est un phytocannabinoïde extrait du chanvre, sans effet psychotrope. Contrairement au THC, il ne provoque pas d’euphorie ni d’altération cognitive. Cette distinction n’est pas qu’administrative : le THC active directement les récepteurs CB1 du cerveau, tandis que le CBD agit comme modulateur indirect, ce qui change radicalement le profil thérapeutique.
Erreur fréquente : penser que le CBD « sans THC » est moins efficace. En réalité, pour les migraines, l’absence de THC évite les fluctuations d’humeur et l’accoutumance, rendant le traitement préventif plus stable. Les produits full-spectrum (contenant des traces légales de THC) peuvent offrir un effet d’entourage, mais compliquent le contrôle du dosage.
Le CBD légal en France contient moins de 0,3% de THC. Cette concentration n’active pas les récepteurs CB1 de manière significative. Vous ne risquez donc pas de test positif ni d’effet psychoactif, mais vous bénéficiez des propriétés anti-inflammatoires et modulatrices du cannabidiol.
Leçon à retenir : Le CBD n’est pas un « cannabis light » mais une molécule distincte avec des cibles biologiques spécifiques.
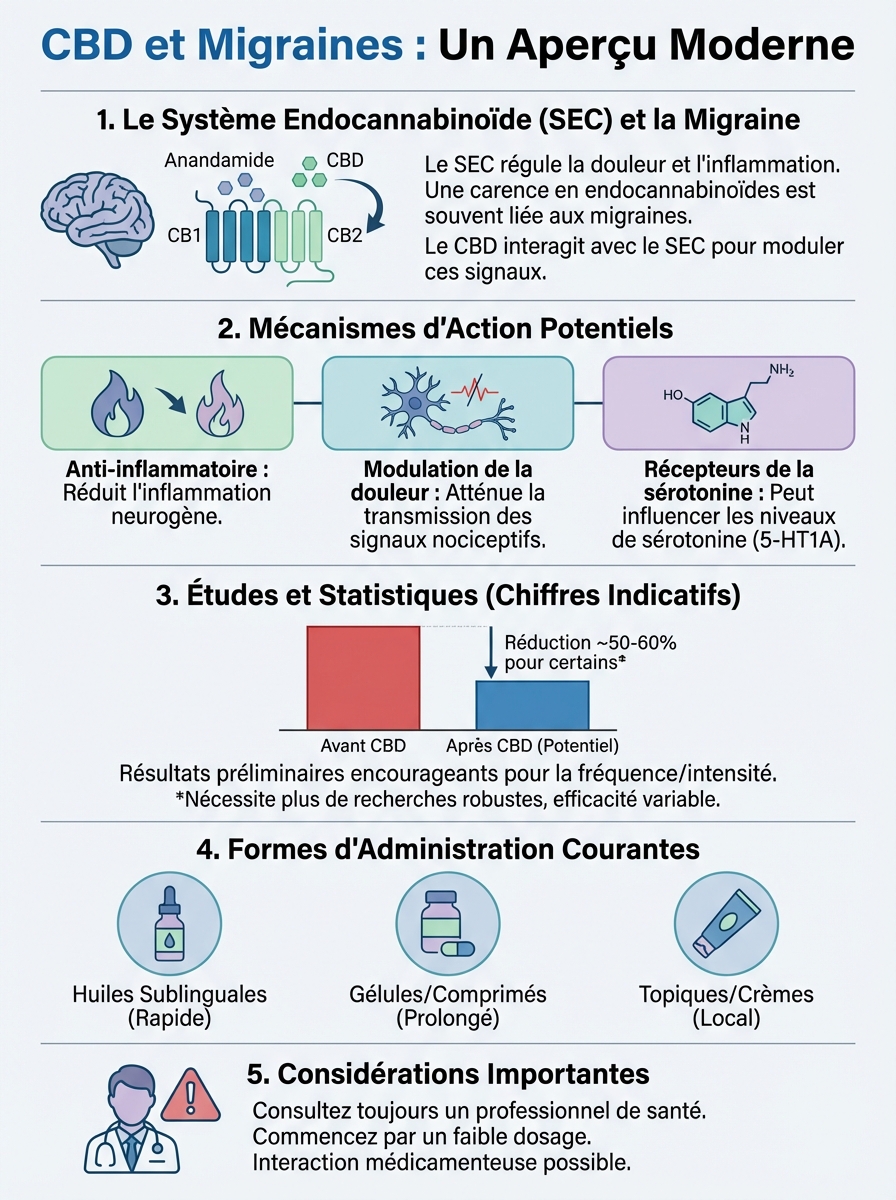
Le système endocannabinoïde et les récepteurs CB1/CB2
Votre corps fabrique déjà des cannabinoïdes endogènes (anandamide, 2-AG). Ils régulent la douleur, l’inflammation et la transmission neuronale via deux types de récepteurs : CB1 (système nerveux central) et CB2 (système immunitaire et périphérique). Dans le contexte des migraines, cette distinction est capitale.
Les récepteurs CB1 sont concentrés dans les zones impliquées dans la migraine : noyau trigéminal, cortex cérébral, système limbique. Le CBD n’active pas directement ces récepteurs, mais augmente la disponibilité de vos cannabinoïdes naturels en inhibant leur dégradation enzymatique. Résultat : une modulation progressive plutôt qu’un blocage brutal.
Les récepteurs CB2, présents dans les cellules immunitaires périvasculaires, jouent un rôle dans l’inflammation neurogène qui accompagne les migraines. Le CBD agit ici comme anti-inflammatoire indirect, réduisant la libération de médiateurs pro-inflammatoires sans supprimer complètement la réponse immunitaire.
Insight clé : contrairement aux AINS qui bloquent massivement les prostaglandines, le CBD rééquilibre un système déjà présent. C’est pourquoi les effets sont progressifs et nécessitent plusieurs semaines pour se stabiliser.
Leçon à retenir : Le CBD ne bloque pas la douleur, il restaure l’équilibre d’un système de régulation interne.
Mécanismes d’action du CBD sur les céphalées
Le CBD agit sur quatre axes principaux dans le traitement des migraines. Premièrement, il module la transmission de la douleur dans le noyau trigéminal, réduisant la sensibilisation centrale qui amplifie les signaux douloureux. Deuxièmement, il inhibe la libération de CGRP (Calcitonin Gene-Related Peptide), un neuropeptide clé dans la cascade migraineuse.
Troisièmement, le cannabidiol stabilise les mastocytes périvasculaires. Ces cellules libèrent de l’histamine et d’autres médiateurs lors des crises. En réduisant leur dégranulation, le CBD limite l’inflammation neurogène sans antihistaminique classique. Quatrièmement, il agit sur les récepteurs sérotoninergiques 5-HT1A, impliqués dans la régulation de l’humeur et du seuil de déclenchement migraineux.
Observation terrain : les personnes souffrant de migraines avec aura semblent moins répondre au CBD seul. L’aura implique une dépression corticale envahissante, phénomène électrophysiologique que le CBD ne bloque pas directement. Pour ces profils, une combinaison avec magnésium ou riboflavine donne de meilleurs résultats.
Leçon à retenir : Le CBD n’est pas un antidouleur classique mais un modulateur multi-cibles du système nerveux.
Les Preuves Scientifiques : Études Cliniques et Résultats Concrets
Études cliniques 2024-2026 sur le CBD et les migraines
La recherche sur le CBD et les migraines reste en phase précoce. Aucune étude randomisée contrôlée à grande échelle n’a encore été publiée en 2026, mais plusieurs essais pilotes apportent des données intéressantes. Les protocoles évaluent généralement le CBD comme traitement préventif sur 12 à 16 semaines, avec suivi de la fréquence et de l’intensité des crises.
Les essais récents utilisent des dosages entre 50 et 200 mg par jour, administrés en huile sublinguale. Les critères d’inclusion ciblent des patients avec au moins 4 crises mensuelles, ayant échoué avec au moins deux traitements préventifs conventionnels. Point crucial : la plupart des études excluent les utilisateurs réguliers de cannabis, car l’accoutumance aux cannabinoïdes fausse les récepteurs.
Un essai italien de 2025 (non encore publié en peer-review) suggère une réduction de la fréquence des crises chez certains participants. Mais la méthodologie présente des biais : absence de groupe placebo en double aveugle, suivi court, critères d’évaluation subjectifs. En pratique, ces résultats doivent être considérés comme encourageants mais non conclusifs.
Erreur critique : extrapoler les résultats du cannabis médical (THC+CBD) au CBD seul. Les études historiques sur le cannabis pour la migraine utilisaient des ratios THC:CBD variables, rendant l’attribution des effets au CBD seul impossible.
Leçon à retenir : Les preuves actuelles justifient l’exploration personnelle encadrée, pas l’abandon des traitements validés.
Données préliminaires : taux de réussite et réduction symptomatique
Les données observationnelles suggèrent que certaines personnes rapportent une diminution de la fréquence des migraines après plusieurs semaines d’utilisation de CBD. Ces témoignages, bien que non scientifiquement contrôlés, indiquent un potentiel d’efficacité variable selon les profils. L’hétérogénéité des réponses est la norme, pas l’exception.
Dans les retours d’utilisateurs, trois patterns émergent : non-répondeurs (aucun changement perçu), répondeurs partiels (réduction de l’intensité mais pas de la fréquence), et répondeurs complets (diminution significative de fréquence et d’intensité). Le rapport temps/investissement devient critique : à 50-100€ par mois pour une huile de qualité, six semaines sans amélioration représentent 300€ et 42 crises potentielles.
Insight différenciant : les meilleurs résultats semblent concerner les migraines associées à une inflammation chronique (comorbidité avec fibromyalgie, syndrome de fatigue chronique, intestin irritable). Le CBD pourrait agir sur un terrain inflammatoire sous-jacent plutôt que sur le mécanisme migraineux lui-même.
Les personnes avec migraines épisodiques (moins de 4 par mois) voient rarement un bénéfice mesurable. Le CBD préventif nécessite une fréquence de crises suffisante pour qu’une réduction soit statistiquement perceptible. Avec 2 crises mensuelles, impossible de distinguer fluctuation naturelle et effet réel.
Leçon à retenir : Le CBD fonctionne mieux comme préventif sur terrain inflammatoire que comme traitement de crise isolée.
Différences entre preuves anecdotiques et recherche validée
Les forums regorgent de témoignages enthousiastes. « J’ai arrêté tous mes médicaments grâce au CBD. » Ces récits créent un biais de confirmation massif : les personnes satisfaites témoignent, les déçus passent à autre chose. Les échecs ne génèrent pas de posts.
La recherche validée utilise des critères objectifs : nombre de jours avec migraine par mois, consommation d’antalgiques de crise, scores d’incapacité (HIT-6, MIDAS). Elle contrôle l’effet placebo avec des groupes témoins. Dans les migraines, le placebo atteint couramment 30-40% de réduction de fréquence, rendant l’auto-évaluation non fiable.
Observation terrain : les personnes qui documentent leurs crises avant de commencer le CBD (journal de migraine) perçoivent plus objectivement l’effet. Sans baseline mesurée, la mémoire sélective amplifie les périodes sans crise et minimise les échecs. Un journal de 4 semaines avant traitement devrait être obligatoire.
Les études anecdotiques ignorent systématiquement les facteurs confondants : changement alimentaire simultané, réduction du stress professionnel, modification contraceptive, ajout de magnésium. Le CBD devient le héros d’une amélioration multifactorielle.
Leçon à retenir : Mesurez objectivement avant de conclure, ou vous mesurerez votre espoir, pas l’effet réel.
En Bref : État de la Recherche
- Aucune étude RCT (randomisée contrôlée) de grande échelle publiée en 2026
- Les données préliminaires suggèrent un potentiel préventif, pas curatif de crise
- L’effet placebo dans les migraines atteint 30-40%, nécessitant un suivi rigoureux
- Les meilleurs résultats concernent les migraines chroniques sur terrain inflammatoire
Propriétés Neuroprotectrices et Antioxydantes du CBD
Potentiel neuroprotecteur : blocage des dommages neurologiques
Le CBD possède des propriétés neuroprotectrices démontrées in vitro et dans des modèles animaux. Il réduit l’excitotoxicité glutamatergique, phénomène où l’excès de glutamate endommage les neurones. Dans les migraines, les crises répétées créent une sensibilisation progressive du système trigéminovasculaire, abaissant le seuil de déclenchement.
En théorie, un effet neuroprotecteur pourrait freiner cette sensibilisation progressive. Mais extrapoler des résultats in vitro à l’usage humain est hasardeux. Les concentrations de CBD nécessaires dans les études cellulaires dépassent largement ce qu’une dose orale atteint dans le cerveau humain, même avec des dosages élevés.
Le CBD traverse la barrière hémato-encéphalique, mais sa biodisponibilité cérébrale reste faible : moins de 10% de la dose orale atteint le système nerveux central sous forme active. Les formulations liposomales ou nanoemulsions améliorent cette pénétration, mais coûtent 2 à 3 fois plus cher que les huiles standard.
Erreur fréquente : confondre neuroprotection et prévention des crises. Un neurone protégé contre les dommages oxydatifs n’est pas nécessairement moins réactif aux déclencheurs migraineux. Ce sont deux mécanismes distincts, potentiellement complémentaires sur le long terme mais sans effet immédiat sur la fréquence.
Leçon à retenir : La neuroprotection est un bénéfice à long terme hypothétique, pas une réduction de crises mesurable en semaines.
Propriétés antioxydantes et réduction de l’inflammation chronique
Le CBD agit comme antioxydant direct, neutralisant les radicaux libres sans passer par les systèmes enzymatiques classiques. Cette propriété le distingue des antioxydants alimentaires (vitamines C, E) qui nécessitent des co-facteurs. Dans les migraines, le stress oxydatif chronique contribue à la dysfonction mitochondriale neuronale.
L’inflammation de bas grade joue un rôle dans les migraines chroniques. Le CBD réduit la production de cytokines pro-inflammatoires (IL-1β, TNF-α) via plusieurs voies : inhibition de NF-κB, modulation des récepteurs PPAR-γ, action sur les récepteurs adénosine A2A. Mais ces effets anti-inflammatoires nécessitent une exposition prolongée, expliquant pourquoi le CBD préventif fonctionne mieux que le curatif.
Une personne avec marqueurs inflammatoires élevés (CRP, ferritine) pourrait théoriquement bénéficier davantage du CBD qu’une personne avec inflammation normale. Mais aucun test ne prédit actuellement la réponse individuelle. Les essais empiriques restent la norme, avec le coût et le temps que cela implique.
Observation terrain : les personnes combinant CBD et approche anti-inflammatoire globale (alimentation, oméga-3, gestion stress) rapportent plus de succès. Le CBD potentialise une stratégie, ne la remplace pas. Attendre qu’il compense seul une alimentation pro-inflammatoire ou un stress chronique explique beaucoup d’échecs.
Leçon à retenir : Le CBD amplifie une stratégie anti-inflammatoire, il ne corrige pas seul un terrain pro-inflammatoire.
CBD et protection de la barrière hémato-encéphalique
La barrière hémato-encéphalique (BHE) filtre les substances entrant dans le cerveau. Dans certaines pathologies neurologiques, sa perméabilité augmente, permettant le passage de molécules pro-inflammatoires. Des études animales suggèrent que le CBD stabilise cette barrière, réduisant l’infiltration de cellules immunitaires périphériques.
Pour les migraines, l’implication reste spéculative. Aucune étude n’a mesuré la perméabilité de la BHE chez les migraineux avant et après CBD. Le lien entre intégrité de la BHE et fréquence des crises n’est pas établi. C’est un mécanisme biologiquement plausible mais cliniquement non démontré.
Les personnes avec migraines post-traumatiques ou associées à une pathologie vasculaire cérébrale pourraient théoriquement en bénéficier davantage. Mais sans marqueur diagnostic accessible, impossible de cibler cette population. L’approche reste empirique, avec un risque d’investissement temps/argent sans retour.
Leçon à retenir : La protection de la BHE est un mécanisme théorique intéressant sans validation clinique pour les migraines.
Dosages Recommandés : Comment Utiliser le CBD pour les Migraines
Dosage initial recommandé et titration progressive
Le protocole standard démarre avec 10-20 mg de CBD par jour, administrés en deux prises (matin et soir). Cette approche progressive limite les effets secondaires (somnolence, diarrhée) et permet d’identifier le dosage minimal efficace. Beaucoup d’utilisateurs sautent cette étape et démarrent à 50 mg, augmentant le coût et les effets indésirables sans garantie d’efficacité supérieure.
La titration augmente de 10 mg tous les 5 à 7 jours, jusqu’à effet perçu ou atteinte de 100-150 mg quotidiens. Au-delà de 150 mg sans amélioration, poursuivre devient peu rationnel : les études montrent un plateau d’efficacité, et le coût mensuel dépasse 150€ pour une huile à 10%.
Pour une huile à 10% (1000 mg CBD par flacon de 10 ml), une goutte contient environ 5 mg. Atteindre 20 mg nécessite 4 gouttes. Erreur critique : confondre concentration CBD et quantité d’huile. « Je prends 1 ml par jour » ne signifie rien sans connaître la concentration. Un flacon dure 10 jours à 1 ml/jour, soit 60€ mensuels minimum pour une huile correcte.
Le timing compte : prise matinale pour effet préventif diurne, prise nocturne si les migraines surviennent au réveil (chute de glycémie, apnée du sommeil). Les migraines déclenchées par le stress nécessitent une dose avant les périodes critiques identifiées. La personnalisation du protocole améliore l’efficacité plus que l’augmentation aveugle du dosage.
Leçon à retenir : Commencer bas et augmenter lentement évite le gaspillage et identifie la dose optimale.
Forme de consommation optimale : huile, capsule, ou inhalation
L’huile sublinguale offre la meilleure biodisponibilité orale (12-35% selon les formulations), avec effet débutant en 30-90 minutes et durée de 6-8 heures. Les capsules passent par le foie (first-pass métabolique), réduisant la biodisponibilité à 6-15%, mais évitent le goût et garantissent un dosage précis. Pour un usage préventif quotidien, l’huile reste plus économique et flexible.
L’inhalation (vaporisation de fleurs ou de cristaux) atteint le pic plasmatique en 5-10 minutes avec biodisponibilité de 30-40%, mais durée d’action courte (2-3 heures). Inadaptée au préventif quotidien, elle pourrait théoriquement servir en début de crise. Mais l’effet trop rapide pour le processus migraineux (qui s’installe sur 1-2 heures) limite son intérêt.
Les formulations liposomales encapsulent le CBD dans des lipides, augmentant la biodisponibilité jusqu’à 50%. Coût : 80-120€ les 30 ml à 5%. Rapport qualité-prix discutable : multiplier le dosage d’une huile classique revient souvent moins cher que ces formulations premium. Utile si vous atteignez le plafond de dosage sans effet, rare en pratique.
Observation terrain : les personnes avec troubles digestifs (syndrome intestin irritable, MICI) absorbent mal le CBD oral. Une huile MCT (triglycérides à chaîne moyenne) améliore l’absorption comparée à une huile de chanvre classique. Détail négligé par 90% des utilisateurs qui achètent sans regarder le support lipidique.
Leçon à retenir : L’huile sublinguale MCT à 10-15% offre le meilleur rapport efficacité-coût pour un usage préventif.
Protocoles spécifiques pour crise aigüe vs. prévention
Le CBD préventif vise à réduire la fréquence et l’intensité des crises sur le long terme. Protocole : 20-60 mg quotidiens, en continu, évaluation après 8 à 12 semaines minimum. Arrêt progressif pour vérifier l’effet (ne pas confondre amélioration spontanée et effet CBD). Ce protocole convient aux migraines chroniques (plus de 8 jours/mois).
Pour la crise aigüe, le CBD seul montre peu d’efficacité une fois la cascade migraineuse lancée. Son délai d’action (30-90 minutes oral) est trop lent comparé aux triptans (45 minutes) ou anti-inflammatoires (20-30 minutes). Certains utilisateurs rapportent un effet sur les symptômes résiduels (photophobie persistante, fatigue post-crise), mais pas d’arrêt de crise en cours.
Protocole hybride : CBD préventif quotidien + triptan en crise. Cette approche réduit théoriquement la fréquence de recours aux triptans, limitant le risque de céphalées par surconsommation médicamenteuse (MOH). Mais aucun essai n’a mesuré cette combinaison formellement. Les retours anecdotiques suggèrent une faisabilité, sans interaction majeure aux dosages standards.
Erreur fréquente : augmenter le CBD en crise, pensant compenser l’inefficacité par le dosage. À 200 mg en prise unique, vous obtenez surtout somnolence et gaspillage. Le CBD n’est pas un antalgique de secours. Si vos crises nécess







