CBD et Médicaments : 7 Interactions Dangereuses à Connaître en 2026
Prendre du CBD avec vos médicaments habituels peut transformer votre traitement en roulette russe biochimique. Le cannabidiol bloque les enzymes qui éliminent plus de 70% des médicaments prescrits, ce qui peut tripler leur concentration dans votre sang sans que vous ne changiez de dose. Le problème ? La plupart des utilisateurs l’ignorent et mélangent CBD et traitements sans supervision, exposant leur organisme à des surdosages silencieux.
Ce guide vous explique exactement quels médicaments deviennent dangereux avec le CBD. Vous apprendrez à reconnaître les signaux d’alerte, les protocoles sécurisés et les situations où renoncer au cannabidiol devient une décision médicale obligatoire.
En Bref
Le CBD inhibe le cytochrome P450, système enzymatique qui dégrade la majorité des médicaments. Cette interaction peut multiplier par 2 à 5 la concentration sanguine de vos traitements, provoquant des effets secondaires graves. Les catégories à risque incluent anticoagulants, benzodiazépines, antiarythmiques, immunosuppresseurs et antiépileptiques. Avant de combiner CBD et médicaments, consultez un professionnel de santé et espacez les prises d’au moins 2 heures.

Comprendre le Mécanisme des Interactions : Le Rôle Crucial du Cytochrome P450
Qu’est-ce que le système cytochrome P450 et pourquoi c’est critical ?
Le cytochrome P450 est une famille d’environ 50 enzymes hépatiques qui transforment les substances étrangères en composés éliminables. Pensez à ces enzymes comme des broyeurs industriels dans votre foie. Ils fragmentent les médicaments en métabolites inactifs que vos reins peuvent évacuer.
L’enzyme CYP3A4 métabolise à elle seule environ 50% des médicaments commercialisés. Les CYP2C9, CYP2C19 et CYP2D6 couvrent la majorité du reste. Votre organisme dépend de ce système pour maintenir des concentrations thérapeutiques stables sans accumulation toxique.
Quand ces enzymes fonctionnent normalement, votre corps élimine les médicaments à vitesse prévisible. Les dosages prescrits reposent sur cette cinétique standardisée.
Leçon à retenir : Le cytochrome P450 est le chef d’orchestre de l’élimination médicamenteuse, et perturber son rythme change toute la partition.
Comment le CBD bloque le métabolisme des médicaments
Le cannabidiol agit comme inhibiteur compétitif du cytochrome P450. Il se fixe sur les sites actifs des enzymes, empêchant physiquement les médicaments d’y accéder. Cette compétition ralentit dramatiquement la dégradation des substances thérapeutiques.
Une revue systématique publiée dans le journal Epilepsia (2020) a documenté que le CBD inhibe principalement CYP3A4, CYP2C9 et CYP2C19. L’intensité de l’inhibition dépend de la dose de CBD : 300 mg peuvent suffire à créer des interactions cliniquement significatives.
Le phénomène s’amplifie avec la consommation régulière. Le CBD s’accumule dans les tissus adipeux et maintient une pression inhibitrice continue sur vos enzymes hépatiques. Votre foie ne peut plus traiter les médicaments à leur vitesse habituelle.
Contrairement à une croyance répandue, les formes « naturelles » de CBD n’échappent pas à ce mécanisme. Huiles, gélules ou infusions partagent le même profil d’interaction enzymatique.
Leçon à retenir : Le CBD joue des coudes avec vos médicaments pour accéder aux enzymes du foie, ralentissant leur élimination de manière imprévisible.
La biodisponibilité : quand le CBD fait monter les niveaux de médicaments
Quand le CBD bloque le métabolisme, les médicaments s’accumulent dans votre circulation sanguine. Leur demi-vie d’élimination double ou triple, créant des concentrations sanguines anormalement élevées entre deux prises.
Prenons un cas concret : un patient sous warfarine (anticoagulant) avec un temps de Quick stable à 2,5. Il ajoute 50 mg de CBD quotidien pour gérer des douleurs chroniques. Trois semaines plus tard, son temps de Quick grimpe à 4,2 sans changement de dose de warfarine. Il se retrouve en zone hémorragique sans avoir modifié son traitement anticoagulant.
Cette élévation insidieuse pose trois problèmes majeurs :
Les dosages deviennent imprévisibles. Vous prenez votre dose habituelle mais obtenez un effet double ou triple.
Les effets secondaires émergent alors que vous respectez scrupuleusement votre ordonnance. Fatigue, vertiges ou troubles cognitifs apparaissent sans raison évidente.
Les fenêtres thérapeutiques se rétrécissent. Des médicaments à marge étroite (digoxine, lithium, théophylline) basculent rapidement de « dose efficace » à « dose toxique ».
Leçon à retenir : L’accumulation médicamenteuse induite par le CBD transforme vos doses habituelles en surdosages camouflés.
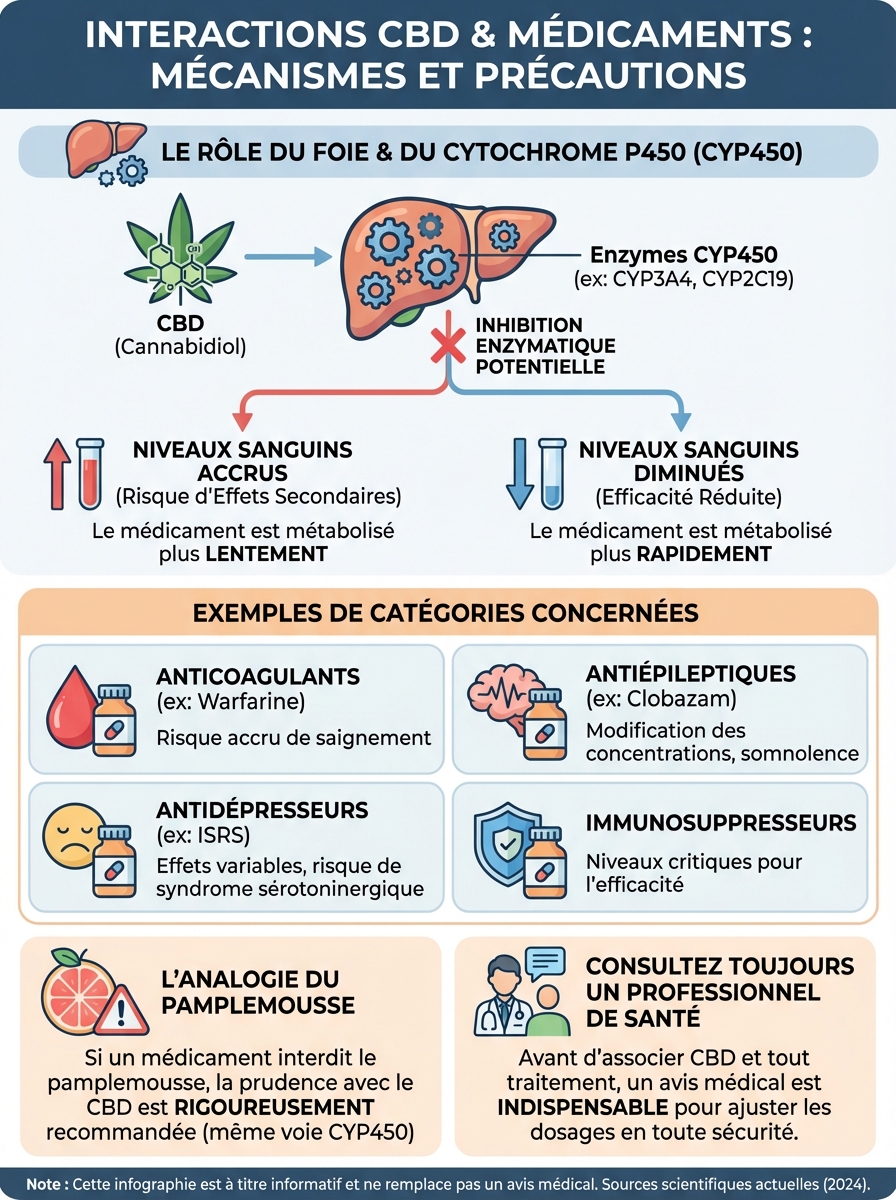
Les 7 Catégories de Médicaments à Risque Élevé avec le CBD
Les benzodiazépines et sédatifs : risque de surdosage
Les benzodiazépines (alprazolam, diazépam, lorazépam) dépendent massivement du CYP3A4 pour leur élimination. Le CBD ralentit cette dégradation, prolongeant leur action sédative bien au-delà des durées prévues.
Scénario typique : un patient prend 0,5 mg d’alprazolam le soir pour l’insomnie. Il introduit 40 mg de CBD deux heures avant le coucher. Le lendemain matin, il se réveille avec confusion mentale, démarche instable et somnolence résiduelle qui persiste jusqu’en milieu de journée.
Le danger s’aggrave avec les sédatifs-hypnotiques comme le zolpidem ou le zopiclone. L’effet dépresseur du système nerveux central se cumule entre CBD et médicament. Vous risquez dépression respiratoire, chutes nocturnes et troubles mnésiques antérogrades.
Les personnes âgées présentent une vulnérabilité accrue. Leur cytochrome P450 fonctionne déjà au ralenti avec l’âge. Ajouter le CBD crée une double pénalité métabolique qui multiplie les risques de sédation excessive.
Erreur critique : Beaucoup combinent CBD et benzodiazépines en pensant « potentialiser naturellement » l’effet anxiolytique. Cette synergie devient rapidement une intoxication sédative masquée.
Leçon à retenir : CBD et benzodiazépines créent un effet domino sédatif où 1+1 peut égaler 4 en termes de dépression du système nerveux.
Les anticoagulants : interactions graves et hémorragies potentielles
La warfarine représente l’interaction la plus documentée et dangereuse avec le CBD. Ce médicament à marge thérapeutique étroite nécessite un équilibre précis entre efficacité anticoagulante et risque hémorragique.
Le CBD inhibe le CYP2C9, enzyme principale de dégradation de la warfarine. Des cas cliniques publiés dans le Journal of Clinical Pharmacy and Therapeutics ont rapporté des élévations de l’INR (International Normalized Ratio) allant de 30% à 70% après introduction de CBD.
Les nouveaux anticoagulants oraux directs (rivaroxaban, apixaban, dabigatran) ne sont pas épargnés. Ils transitent également par le cytochrome P450. Leur accumulation augmente le risque d’hémorragies digestives, cérébrales ou urinaires.
Signaux d’alerte à surveiller :
- Saignements de nez spontanés ou prolongés
- Hématomes apparaissant sans traumatisme évident
- Urines rosées ou rougeâtres
- Selles noires évoquant un saignement digestif
- Fatigue inexpliquée suggérant une anémie par saignement occulte
Protocole d’urgence : Si vous prenez des anticoagulants et devez absolument utiliser du CBD, exigez une surveillance hebdomadaire de votre INR ou des dosages d’anticoagulants pendant au moins 4 semaines. Ajustement des doses probable.
Leçon à retenir : Anticoagulants et CBD forment le duo le plus dangereux des interactions médicamenteuses, avec risques hémorragiques potentiellement mortels.
Les antiarythmiques et bêtabloquants : instabilité cardiaque
Les antiarythmiques de classe I et III (amiodarone, flécaïnide, propafénone, sotalol) maintiennent le rythme cardiaque dans une fourchette étroite. Ces molécules à index thérapeutique faible deviennent imprévisibles quand le CBD perturbe leur métabolisme.
L’amiodarone illustre parfaitement ce danger. Cette molécule possède déjà une demi-vie de plusieurs semaines. Ralentir davantage son élimination crée une accumulation progressive qui peut provoquer bradycardie sévère, allongement de l’intervalle QT et torsades de pointes.
Les bêtabloquants (métoprolol, propranolol) métabolisés par CYP2D6 voient également leur concentration augmenter sous CBD. Résultat : hypotension orthostatique amplifiée, bradycardie excessive en dessous de 50 battements par minute, fatigue chronique inexpliquée.
Cas d’école fréquent : un patient cardiaque stable sous métoprolol ajoute du CBD pour gérer son anxiété post-infarctus. Trois semaines plus tard, il consulte aux urgences pour vertiges rotatoires. Sa tension artérielle a chuté à 90/50 mmHg et sa fréquence cardiaque plafonne à 48 bpm. Arrêt du CBD, symptômes résolus en une semaine.
Leçon à retenir : Les médicaments cardiaques ne tolèrent aucune improvisation métabolique – le CBD peut transformer un traitement bien équilibré en instabilité hémodynamique.
En Bref
Sept catégories majeures nécessitent vigilance absolue : benzodiazépines (surdosage sédatif), anticoagulants (hémorragies), antiarythmiques (troubles du rythme), immunosuppresseurs (rejet de greffe ou toxicité), antiépileptiques (niveaux imprévisibles), antidépresseurs (syndrome sérotoninergique), statines (rhabdomyolyse). Chaque catégorie présente des mécanismes d’interaction spécifiques mais partage le même dénominateur : inhibition du cytochrome P450.
FAQ : Réponses aux Questions les Plus Posées sur CBD et Médicaments
Quels sont les médicaments à ne pas prendre avec le CBD ?
Liste des classes thérapeutiques à risque majeur d’interaction :
Anticoagulants oraux : warfarine, fluindione, rivaroxaban, apixaban, dabigatran – risque hémorragique multiplié.
Immunosuppresseurs : tacrolimus, ciclosporine, sirolimus – utilisés après transplantation d’organe. Le CBD augmente leurs concentrations sanguines, créant une toxicité rénale et hépatique ou inversement une sous-immunosuppression avec risque de rejet.
Antiépileptiques : clobazam, valproate, phénytoïne – interaction paradoxale où le CBD peut à la fois potentialiser l’effet anticonvulsivant ET augmenter les effets secondaires sédatifs.
Antidépresseurs sérotoninergiques : fluoxétine, paroxétine, sertraline – risque de syndrome sérotoninergique avec confusion, hyperthermie, rigidité musculaire.
Statines : atorvastatine, simvastatine – augmentation du risque de myopathie et rhabdomyolyse (destruction musculaire massive).
Inhibiteurs calciques : amlodipine, diltiazem, vérapamil – hypotension excessive et œdèmes périphériques aggravés.
Corticostéroïdes : prednisone, méthylprednisolone – accumulation prolongeant les effets immunosuppresseurs et métaboliques.
Cette liste n’est pas exhaustive. Plus de 60% des médicaments sur ordonnance transitent par les enzymes sensibles au CBD.
Quel médicament ne faut-il surtout pas mélanger avec du CBD ?
La warfarine remporte la palme du danger absolu. Cette molécule anticoagulante centenaire nécessite un équilibre millimétré entre prévention des thromboses et risque d’hémorragies fatales.
L’ajout de CBD peut faire basculer un patient stable en zone critique en quelques jours. L’Agence nationale de sécurité du médicament (ANSM) a émis plusieurs alertes de pharmacovigilance concernant cette interaction spécifique.
Second sur le podium : le tacrolimus (immunosuppresseur post-greffe). Les variations de concentration peuvent précipiter un rejet de greffe en quelques semaines ou provoquer une néphrotoxicité aiguë. Les équipes de transplantation interdisent formellement le CBD à leurs patients.
Troisième position : le clobazam (antiépileptique). Paradoxalement, le CBD est parfois prescrit avec le clobazam dans certains protocoles d’épilepsie réfractaire (médicament Epidyolex), mais sous surveillance médicale stricte avec ajustements posologiques obligatoires. L’automédication CBD chez un patient sous clobazam reste extrêmement dangereuse.
Qui devrait éviter de prendre du CBD ?
Profils à risque absolu nécessitant abstinence totale de CBD :
Patients greffés sous immunosuppresseurs – aucune exception possible. Le risque de rejet ou de toxicité médicamenteuse l’emporte sur tout bénéfice hypothétique du CBD.
Personnes sous anticoagulants pour valvulopathie ou fibrillation auriculaire – le bénéfice/risque penche massivement vers l’interdiction, sauf protocole médical spécifique avec surveillance renforcée.
Patients atteints de maladies hépatiques chroniques (cirrhose, hépatite active) – leur cytochrome P450 est déjà défaillant. Ajouter le CBD aggrave l’incapacité métabolique.
Femmes enceintes ou allaitantes – données insuffisantes sur le passage transplacentaire et dans le lait maternel, principe de précaution maximal.
Enfants sous poly-médication épileptique – sauf prescription médicale encadrée type Epidyolex avec surveillance biologique.
Profils nécessitant consultation médicale obligatoire avant tout essai :
Personnes de plus de 70 ans sous plus de trois médicaments chroniques (polymédication gériatrique).
Patients cardiaques sous associations médicamenteuses complexes.
Personnes souffrant de troubles psychiatriques sous antipsychotiques ou stabilisateurs de l’humeur.
Patients diabétiques sous insuline ou sulfonylurées (risque d’hypoglycémies amplifiées).
Combien de temps attendre entre prise de médicament et CBD ?
L’espacement temporel ne résout que partiellement le problème. Contrairement à une croyance répandue, prendre votre médicament le matin et le CBD le soir n’élimine pas l’interaction.
Le mécanisme d’inhibition enzymatique du CBD persiste plusieurs heures après l’absorption. Le cannabidiol a une demi-vie de 18 à 32 heures selon les individus. Il exerce donc une pression inhibitrice continue sur votre cytochrome P450.
Néanmoins, pour les médicaments à risque modéré, un espacement de 2 à 4 heures peut réduire les pics de concentration simultanés. Stratégie envisageable :
Médicaments le matin au réveil, CBD en fin d’après-midi (minimum 8 heures d’écart).
Surveillance des signes cliniques d’accumulation : fatigue inhabituelle, vertiges, troubles digestifs nouveaux.
Bilans biologiques périodiques si vous maintenez l’association : dosages médicamenteux, bilan hépatique tous les 3 mois.
Pour les médicaments à risque élevé (liste précédente), l’espacement ne suffit pas. L’inhibition enzymatique chronique maintient le danger quelle que soit l’heure de prise.
Le CBD topique (crèmes, baumes) évite-t-il les interactions ?
Partiellement vrai mais à nuancer. Les applications cutanées de CBD présentent une absorption systémique beaucoup plus faible que les voies orales ou sublinguales. La biodisponibilité cutanée reste généralement inférieure à 5%.
En théorie, cette faible pénétration limite les concentrations sanguines de CBD et réduit l’inhibition du cytochrome P450. Pour des douleurs musculaires localisées ou des problèmes dermatologiques, la voie topique reste l’option la plus sûre.
Limites importantes :
Les formulations transdermiques optimisées augmentent significativement la pénétration systémique. Certains patchs ou crèmes lipophiles peuvent délivrer des doses comparables aux voies orales.
L’application sur grandes surfaces cutanées (dos complet, jambes entières) accroît la quantité absorbée par effet de dose cumulée.
Les peaux lésées, inflammées ou très fines (personnes âgées) laissent passer davantage de substances. La barrière cutanée compromise facilite l’absorption systémique.
Recommandation pratique : Si vous prenez des médicaments à risque élevé, privilégiez effectivement les formes topiques localisées. Mais informez quand même votre médecin et restez vigilant aux signes d’accumulation médicamenteuse.
Les cannabinoïdes autres que le CBD posent-ils les mêmes problèmes ?
Le THC (tétrahydrocannabinol) interagit également avec le cytochrome P450, mais via des enzymes légèrement différentes (principalement CYP2C9 et CYP3A4). Il présente donc un profil d’interaction superposable au CBD sur plusieurs catégories médicamenteuses.
Le THC ajoute deux complications supplémentaires :
Effets psychoactifs qui peuvent interagir pharmacodynamiquement (et pas seulement pharmacocinétiquement) avec les psychotropes, créant confusion, paranoïa ou anxiété amplifiées.
Risque d’hypotension orthostatique majeure quand combiné avec antihypertenseurs ou vasodilatateurs.
Le CBG (cannabigérol) et le CBN (cannabinol) possèdent moins de données cliniques. Les études in vitro suggèrent qu’ils inhibent aussi le cytochrome P450, mais avec une puissance moindre que le CBD. Prudence quand même avec les médicaments sensibles.
Les terpènes présents dans les produits full-spectrum peuvent eux-mêmes moduler l’activité enzymatique. Le myrcène, le limonène et le β-caryophyllène possèdent des propriétés pharmacologiques propres. Les produits à spectre complet multiplient donc les sources d’interaction potentielles.
Comment Gérer le CBD si Vous Prenez des Médicaments : Protocoles Sécurisés
Étapes essentielles avant de commencer le CBD
Étape 1 : Inventaire médicamenteux exhaustif
Listez TOUS vos médicaments : prescription chronique, prises occasionnelles, compléments alimentaires, vitamines à forte dose. N’oubliez pas les traitements « au besoin » comme les anti-inflammatoires ou les antihistaminiques.
Identifiez ceux métabolisés par le cytochrome P450. Votre pharmacien peut effectuer cette analyse en quelques minutes avec ses bases de données professionnelles.
Étape 2 : Consultation pharmaceutique ou médicale
Présentez votre projet CBD à votre médecin traitant ou pharmacien. Soyez transparent sur vos motivations : douleurs chroniques, anxiété, troubles du sommeil, inflammation.
Un professionnel compétent évaluera :
- Le rapport bénéfice/risque individuel selon votre profil
- Les alternatives thérapeutiques validées pour votre indication
- La faisabilité d’un essai CBD sous surveillance
Étape 3 : Bilan biologique de référence
Avant toute introduction de CBD, réalisez :
- Dosage sanguin de vos médicaments à marge thérapeutique étroite (antiépileptiques, immunosuppresseurs, antiarythmiques)
- Bilan hépatique complet : transaminases, gamma-GT, bilirubine
- Paramètres de coagulation si vous prenez des anticoagulants
Ces valeurs de référence permettront de détecter rapidement toute dérive après introduction du CBD.
Étape 4 : Stratégie de titration ultra-progressive
Commencez ridiculement bas : 5 mg de CBD par jour maximum pendant la première semaine. Cette micro-dose permet de tester votre réactivité individuelle sans risque majeur.
Augmentez par paliers de 5 mg toutes les semaines. Cette progression escargot peut sembler frustrante, mais elle minimise les interactions brut







